新华社记者王宾李松
让贫困群众看得好病、看得起病,兜底贫困地区人民群众健康医疗服务是关键一环。实现精准扶贫直接关系到农村贫困群众的民生获得感。
日前,国家卫生计生委、民政部等多部门联合印发《健康扶贫工程“三个一批”行动计划》,提出大病集中救治一批、慢病签约服务管理一批、重病兜底保障一批的行动措施。2017年至2020年,组织对患有大病和长期慢性病的贫困人口实行分类分批救治,实现应治尽治、应保尽保。新华社记者梳理了行动计划三大看点。
看点一:2018年多种大病救治将覆盖全部农村贫困人口
“疾病已成为贫困增量产生的主要原因之一。”国务院扶贫办党组成员夏更生表示,因病致贫、贫病交加是我国面临的现实情况,解决疾病特别是大病困扰成为我国脱贫攻坚需要啃的“硬骨头”。国家卫计委相关数据显示,在因病致贫、因病返贫的人口中,患重病、慢病的约有730万人。
2016年,我国启动健康扶贫工程,提出到2020年,贫困地区人人享有基本医疗卫生服务,农村贫困人口大病得到及时有效救治保障,服务能力和可及性显著提升。
为落实好健康扶贫工程,行动计划提出要确定大病集中救治定点医院,制订符合当地诊疗服务能力、具体细化的诊疗方案和临床路径,确定单病种收费标准,并加强医疗质量管理。
“遴选出的救治疾病均为负担较重、社会影响较大、疗效确切的疾病,包括食
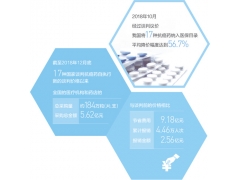
管癌、胃癌、儿童白血病等。”国家卫计委副主任王培安表示,贵州、四川等8省区已启动大病专项救治试点,目前已经集中救治了9.2万人。2018年,大病专项救治试点要覆盖所有农村贫困人口。到2020年,扩大到所有大病病种,并对患有大病的农村贫困人口实现救治全覆盖。
看点二:签约健康管理让农村贫困慢病患者有健康“守门人”
我国健康医疗模式正在从以治病为中心向以健康为中心转变,实现全民健康离不开全生命周期的健康管理。国务院办公厅印发《中国防治慢性病中长期规划(2017―2025年)》提出,实施慢病早诊早治,促进医防协同,健全治疗-康复-长期护理服务链,持续改进医疗质量和医疗安全。
“做好慢病管理有助于帮助这部分患者恢复生产生活能力,帮助家庭甩掉疾病的沉重负担,摆脱因病致贫、因贫病重的恶性循环,使家庭重燃生活的希望。”王培安说。
行动计划提出,对患有慢性疾病的农村贫困人口实行签约健康管理,建立农村贫困人口健康卡,组织乡镇卫生院医生或村医与农村贫困家庭进行签约,为贫困人口提供公共卫生、慢病管理、健康咨询和中医干预等综合服务。
为在确保服务质量的同时控制费用,行动计划还强调各地结合实际确定定点医疗机构、细化诊疗流程、明确质量要求,加强基本药物配备使用。王培安表示,我国对贫困户建档立卡实行专项管理、动态管理,夯实精准扶贫的基础,保证“一个都不掉队”。
看点三:县域内住院先诊疗后付费农村贫困重病患者将有兜底保障
数据显示,截至2015年底,因病致贫、因病返贫贫困户占建档立卡贫困户比例达到44.1%,涉及近2000万人。鉴于庞大的贫困人口基数,农村贫困重病患者的健康服务如何兜得住底?
行动计划明确,实行倾斜性精准支付政策,完善大病保险政策,对符合条件的农村贫困人口在起付线、报销比例等方面给予重点倾斜。各地要统筹基本医保、大病保险、医疗救助、商业健康保险等保障措施。
国家卫计委相关专家表示,目前全国基本医保、大病保险、医疗救助三项制度门诊报销比例达57%左右,住院报销比例达70%。湖北、江西等一些地区正在探索健康扶贫的补充保险,进一步探索实现农村贫困人口“看得起病”的全面制度保障。
到2020年,我国将使县域内就诊率提高到90%左右,基本实现大病不出县。对此,行动计划强调,要落实好“一站式”结算,贫困人口县域内住院先诊疗后付费。推动基本信息共享、互联互通,相关医保、救助政策在定点医院通过同一窗口、统一信息平台完成“一站式”结算。